[椎动脉与锁骨下动脉]专场
演讲题目:
《基于指南的椎动脉开口狭窄
干预指征与术式选择》
演讲嘉宾:
李震教授
单位:
郑州大学第一附属医院
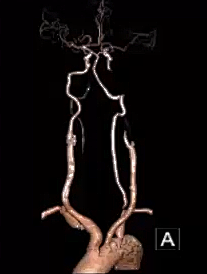
颅外椎动脉狭窄
01
概述
椎动脉(Vertebral Artery,VA)开口部狭窄临床较为常见,脑干、小脑及大脑枕叶由VA供血。后循环相关的死亡率为20-30%,明显高于前循环。与前循环相比,症状复杂多变。药物、开放和腔内治疗证据有限,干预指证不明确。
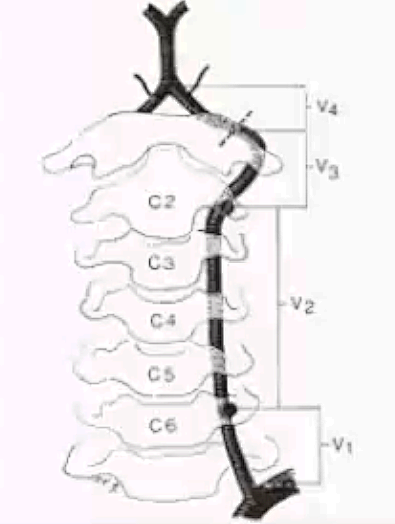
02
病因
动脉粥样硬化、外伤、纤维肌性发育不良、大动脉炎、夹层、外压狭窄
03
缺血机制
低灌注 很少导致梗死,常是短暂症状,反复发作。常见双侧病变,颅内代偿不良,注意椎动脉窃血的原因;V1段狭窄导致的VB血流动力学紊乱是症状发生的常见原因
栓塞 导致的缺血更危险
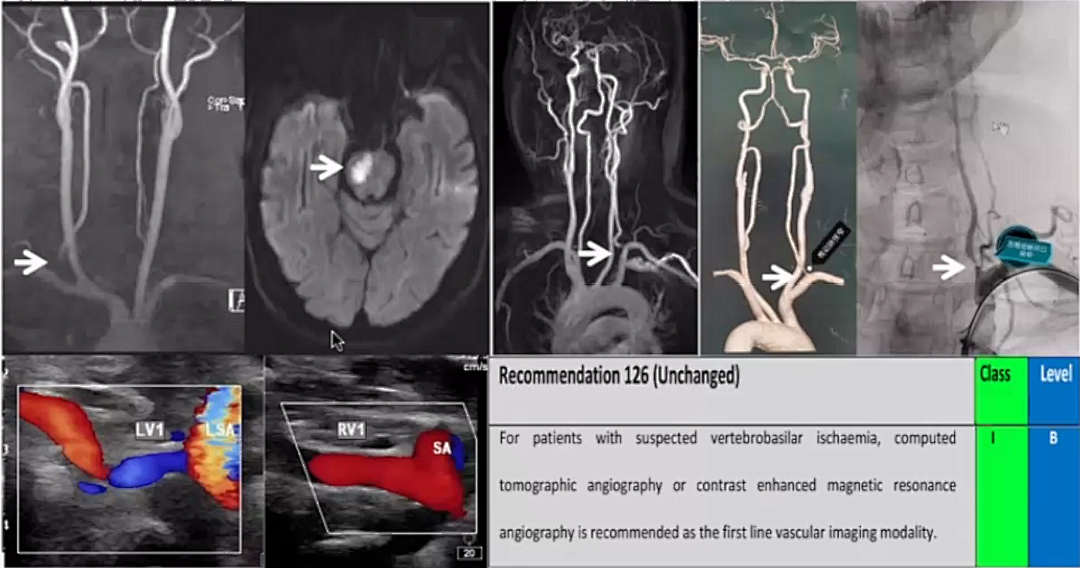
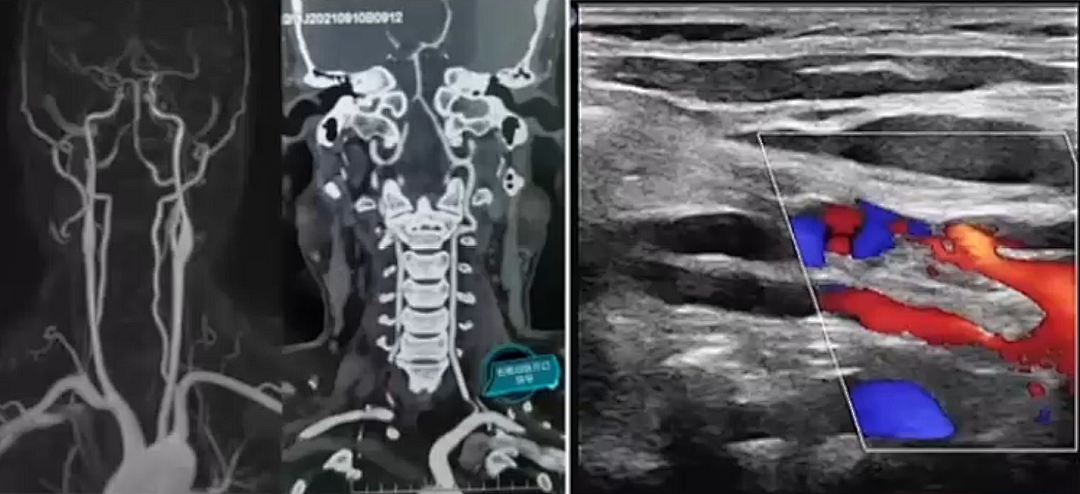
影像学诊断
疑似椎基底动脉缺血者,推荐CTA或MRA作为首选血管成像方式(IB)
不推荐诊断性血管造影
CEMRA/CTA可有效的对整个VB系统进行成像,同时检测VA区域颅内外狭窄;疑似椎基底动脉缺血者,推荐CTA或MRA作为首选血管成像方式(IB)
DWI检测VB梗死,MRI比CT更敏感,尤其准备VA重建者,必须排除脑干小梗死灶
多普勒可评估VA直径和流动方向,还可以诊断锁骨下动脉窃血状态
症状性椎动脉狭窄的鉴别诊断
精确评估患者症状及相关鉴别检查
01
需要鉴别的疾病
过度使用降压药物或老年人体位性低血压(糖尿病者常见,支配静脉张力的交感神经功能减弱)
心律失常、贫血、心源性栓塞
脑部肿瘤、小脑退化或内耳疾病
前循环缺血
颈椎或关节骨刺的外源性压迫
电解质紊乱、低血糖
02
相关检查
神经内外科及心内科检查
24H动态心电图
药物应用评估
电解质血清检测
甲状腺功能检查
听力、耳鼻喉MRI
起搏器状态检测
03
椎动脉狭窄相关症状
视力丧失或模糊,偏盲
复视、上睑下垂
眩晕,常伴其他脑干症状
急性神经性听力损失
构音障碍(颈动脉缺血)
吞咽困难(颈动脉缺血)
发声困难,言语障碍
双侧面部或肢体无力/麻木
共济失调
常见症状:
头晕(47%)、单侧肢体无力(41%)、构音障碍(31%)、头痛(28%)和恶心/呕吐(27%)
转头时出现眩晕或头晕,不建议诊断为椎基底动脉缺血(Ⅲ C)
治疗
01
无症状椎动脉狭窄的治疗建议
在SMART注册研究中,3717名动脉粥样硬化疾病患者队列中,无症状>50%的VA狭窄占7.6%,年卒中风险仅为0.2%
最佳药物治疗(BMT)
没有随机对照试验评估抗血小板药物、抗凝、他汀类药物或抗高血压治疗,对无症状VA狭窄患者的影响,建议采用与无症状颈动脉狭窄患者相同的BMT。影像学显示不稳定斑块时推荐他汀(LDL<1.8mmol/L),抗板后仍有TIA发作者应考虑小剂量抗凝
筛查无症状VA疾病
没有随机对照试验评估VA筛查,建议参照ACS,对高危因素者定期筛查,高风险斑块可考虑干预
无症状VA狭窄,不推荐开放或腔内治疗
(Ⅲ C)
02
症状性椎动脉狭窄血流重建治疗建议

SVS指南对VA近端狭窄且手术风险小的有症状患者,建议进行开放手术血运重建,缺乏VA支架置入术证据
2021年AHA指南对VA支架在症状者中的作用也未得到证实

这些研究结果不支持对症状性VA狭窄患者行常规腔内治疗,除非BMT治疗中症状复发

BMT治疗中,50-99%颅外VA狭窄合并复发性VB区域症状,可以考虑血运重建(Ⅱb B)
03
椎动脉狭窄腔内治疗的指征与思考
腔内干预指征的建议
患者外科手术高危,放疗病史
全脑缺血,无法直接行颈内动脉重建者
椎动脉直径≥3.0mm,斑块较稳定
椎动脉狭窄远端无明显迂曲
部分迷走椎动脉(左6%,右最少见)
入路:93%股总动脉,3%肱动脉,5%桡动脉(国人左VI段与锁骨下动脉远端夹角是91.70。±0.9。,右侧夹角是115.80。±1.6。适合经肱动脉入路)
支架:BES在开口病变植入更精确,药物洗脱支架(DES)和裸金属支架(BMS)在技术成功和手术并发症方面无差异。BMS有更高的症状复发率(11.3%vs2.8%)和再干预率(19.2%vs4.8%)
脑保护装置:在VA干预中使用脑保护装置尚无明确证据
预扩张:尚无证据评估颅外VA支架预扩张相关的风险。如果支架不能通过VA狭窄处,则需要进行预扩张

04
椎动脉开口狭窄的支架选择
目前可用支架:肾动脉-球扩(强生、波科)、颅内-球扩BMS(Apollo)、冠脉-球扩DES(Firebird)、信利泰国产(Maurora 雷帕霉素涂层)
168名BMT患者中,122名颅外VA狭窄,46名颅内VA狭窄。在支架组中,64人有颅内VA狭窄,121人有颅外VA狭窄。平均年龄为66岁,80%为男性
与BMT相比,支架组围术期卒中/死亡发生率较高,颅内支架组更高(1%vs16%),5年时,支架组和BMT间的卒中率无差异
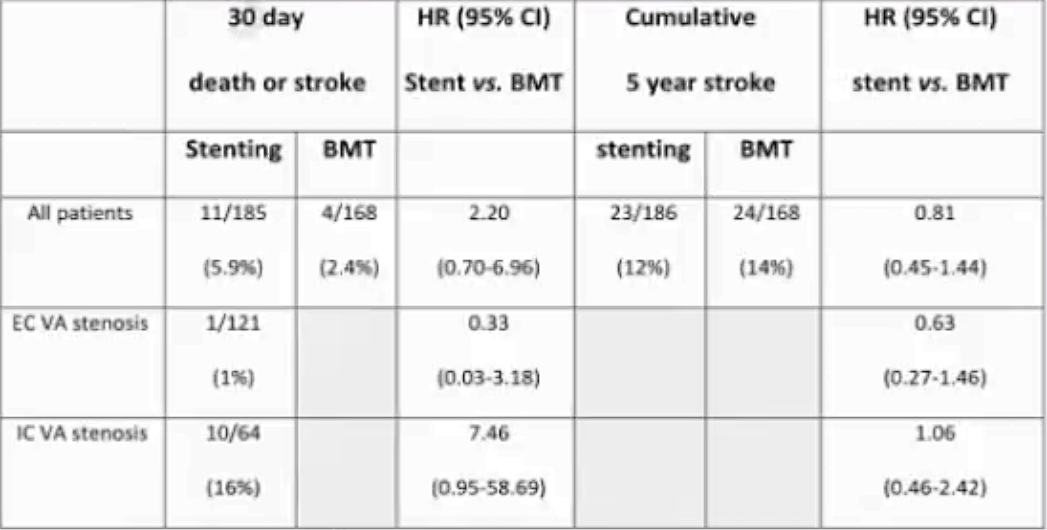
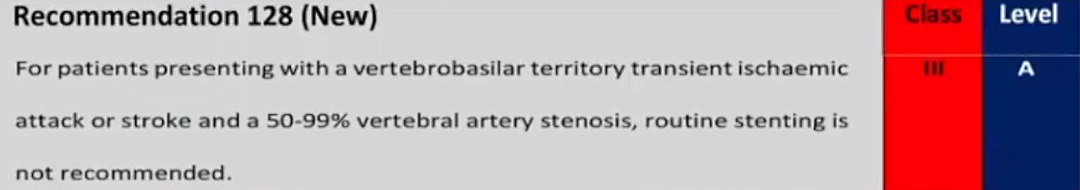
50-99%VA狭窄合并椎基底动脉短暂性脑缺血发作,不推荐常规支架置入术(Ⅲ A)

VA支架置入,优先考虑药物洗脱支架而非金属裸支架(Ⅱa C)
05
椎动脉开口狭窄手术切口及术式选择
外科开放手术指征的建议
♦ 优势症状侧VA直径≤4.0mm
♦ 支架后再狭窄
♦ VA狭窄远端迂曲
♦ 影像证明VA不稳定斑块
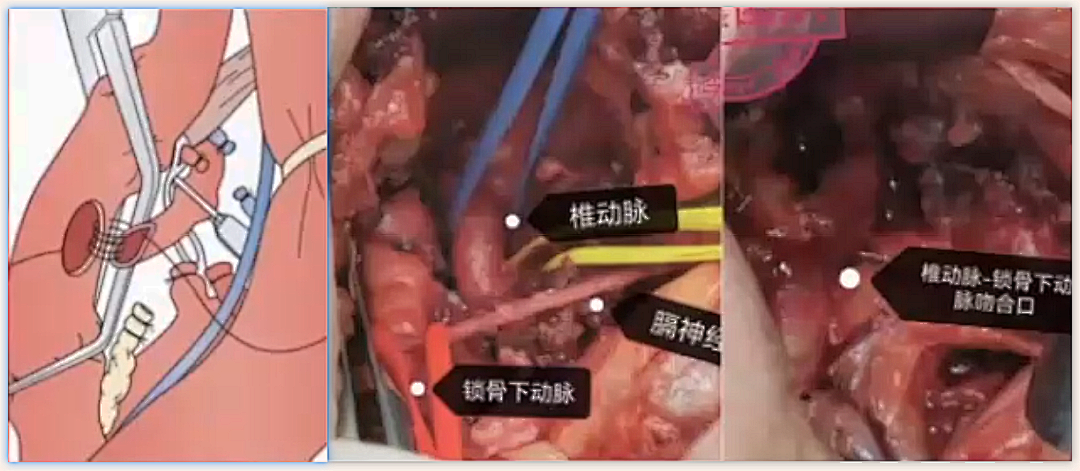
术式选择的建议
♦ 椎动脉转位-CCA
♦ 椎动脉内膜切除原位吻合锁骨下动脉
♦ 椎动脉转位-锁骨下动脉
♦ 椎动脉狭窄远端-CCA隐静脉桥
♦ 椎动脉狭窄远端-锁骨下动脉隐静脉桥
♦ 椎动脉狭窄远端-ECA隐静脉桥
06
颈及椎动脉狭窄同期干预建议与考量
当椎动脉近端闭塞时,VA通常会在V3水平与枕动脉重建侧支循环,V4段很少发生粥样硬化
甲状颈干常也有侧支
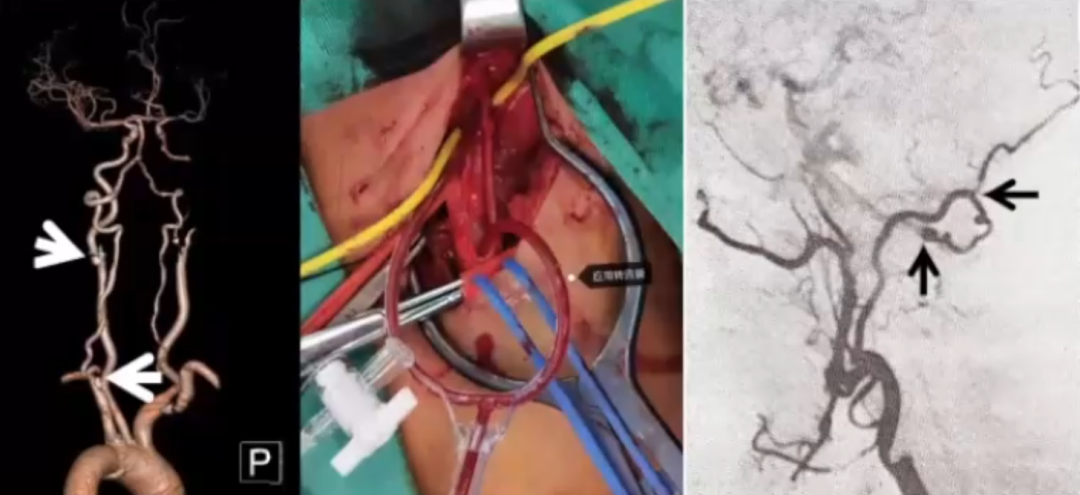
颈和椎动脉狭窄共存者,不推荐同时进行颈和椎动脉血运重建(Ⅲ C)
07
椎动脉开口再狭窄的二次处理
VA的ISR危险因素包括颅内狭窄、钙化性狭窄、狭窄长度>10mm、支架直径太小、BMS、残余狭窄高、VA曲折、对侧VA闭塞、吸烟等
一项多中心研究显示204名接受BMS,216名DES的VA支架置入术,12个月时的平均ISR率为26%,DES为18%,BMS为31%
2020年长海医院报道Apollo在VA颅外段,ISR为57.1%;2019年宣武医院报道325例VA颅外段患者中,ISR为44.7%
222例接受重复干预患者与BMT相比,1年中风/TIA率无显著差异,复发性再狭窄率为33%。仅接受球扩者ISR复发率较高(50%),再次支架者为22%
72例ISR≥70%(83%无症状)患者的多中心回顾性研究中,48例(67%)接受了再次支架(n=26)或球扩术(n=22),无并发症
单中心系列中,支架断裂率在1年、3年和5年分别为5%、15%和30%,但大多数是无症状的
BMT治疗下,支架植入后出现复发性VB症状的患者可考虑外科重建
随访建议
近端VA病变的开放重建术后,症状改善率高且再狭窄率低。在29名接受近端VA重建的患者中,仅2名出现复发性VB症状,1名再狭窄。VA支架有更高的ISR发生率。DUS对于诊断支架内再狭窄并不理想。VA支架术后的监测更困难。V1段干预后的监测,可在6和12个月及之后每年进行多普勒扫描
接受VA介入治疗的患者,不推荐血管造影行连续监测(Ⅲ B)
接受过VA开放或介入治疗的患者,可考虑行连续无创影像学监测(Ⅱb C)
点击观看视频
专家介绍
李震教授
郑州大学第一附属医院血管
与腔内血管外科主任
医学博士,二级教授,博士生/
博士后导师
河南省医学会血管外科学分会主任委员
中华医学会外科学分会血管外科学组委员
中国医师协会血管外科医师分会常委
国家心血管病专家委员会血管外科委员会常委及质控专委会委员
国际血管联盟肿瘤相关血管重建专委会主任委员
中国研究型医院学会血管医学专委会常委
中国老年医学会周围血管疾病管理分会常委
美国血管外科年鉴(AVS)及中华血管外科杂志编委及常务编委
主持国家自然科学基金面上项目四项
END



欢迎把文章分享给更多朋友



